Analize pokazuju različite tipove HPV-a. Humani papiloma virus (HPV) kod žena. Humani papiloma virus i trudnoća
Sposobnost kvantifikacije omogućava procjenu vrsta i obima aktivnosti infektivnog agensa. Analiza vam omogućava da saznate da li postoje ili je osoba zaražena "bezopasnim" virusima, vjerovatnoća razvoja malignih tumora kod kojih je izuzetno niska. Ova studija je od posebnog značaja kod raka larinksa i erozije grlića materice.
Slika 1. Za utvrđivanje opasnosti od virusa potrebna je kvantitativna analiza. Određeni sojevi HPV-a uzrokuju rak. Izvor: Flickr (Jan Das).
Kvantitativna analiza za HPV
Postoji tri glavna načina kvantitativno analiza za HPV:
- Određivanje antitela... Zbog specifične molekularne strukture imunoglobulina (antitijela) proizvedenih protiv svake vrste papiloma virusa pojedinačno, moguće je suditi o prisutnosti određenog soja HPV-a prema njihovoj prisutnosti u ljudskom tijelu.
- Digene test... Tehnika vam omogućava da odredite DNK virusa u svim vrstama bioloških tekućina ili biopsija uzetih za analizu. Radi se analiza na prisutnost u tijelu 18 najčešćih onkogenih tipova virusa.
- PCR(lančana reakcija polimeraze). Ova dijagnostička metoda je „zlatni standard“ u dijagnostici HPV-a. Tehnika analize je izgrađena na način da se čak i kod pojedinačnih viriona uhvaćenih u uzorcima dostavljenog materijala povećava broj kopija njihove DNK, nakon čega se utvrđuje tip papiloma virusa.
Bitan! Provođenje kvantitativnog određivanja HPV-a 16, 18 i drugih onkogenih tipova od najveće je kliničke važnosti zbog opasnosti po život i zdravlje.
Dekodiranje kvantitativne analize za HPV
Rezultat svih analiza na kvantitativni sadržaj papiloma virusa je informacije o virusnom opterećenju organizma.
Referentne vrijednosti
Referentne vrijednosti određuju se u toku masovne studije bilo kojeg pokazatelja kod ljudi s određenom osobinom (na primjer, podaci o proučavanoj vrijednosti samo kod muškaraca od 20 do 45 godina ili samo kod trudnica itd.).
Za mnoge laboratorijske podatke, referentne vrijednosti imaju smisla u potrazi za okvirom normalnih indikatora izvršena analiza.
Kriteriji istraživanja
Ključni u studiji za HPV su indikatori koji omogućavaju određivanje broja viriona i broja antitijela.
Dakle, rezultati PCR i Digene test izračunato u koeficijent Lg, što je označava relativni broj virusa.
Test na antitela se meri u IU/ml i pokazuje koliko je davno došlo do infekcije i koliko je jaka reakcija organizma.
Dekodiranje PCR i Digene test
- Negativna analiza ukazuje da tokom studije nisu identificirani tipovi HPV-a koji se mogu otkriti, što znači da pacijent nije zaražen papiloma virusom.
- Manje od 3 Lg... Označava nisku koncentraciju virusa.
- 3 - 5 Lg govore o značajnoj, sa kliničke tačke gledišta, koncentraciji HPV-a u organizmu.
- Više od 5 Lg ukazuje na visok sadržaj papiloma virusa u tijelu.
Kada se testira na prisustvo antitijela, detekcija IgM ukazuje na nedavnu infekciju, dok IgG- o dugom boravku virusa u organizmu. Što je njihova koncentracija veća, to se virus aktivnije manifestira.
Šta se smatra normom
Prilikom polaganja analize na HPV može se smatrati normalnim samo one podaci analize koji nisu otkrili prisustvo papiloma virusa... To može biti izostanak koncentracije imunoglobulina u određivanju antitijela na virus, nulte vrijednosti Lg tokom PCR i Digene testa.
Šta može iskriviti rezultate testova
- Ako se analiza na HPV radi na osnovu struganja grlića materice ili biopsije, onda na rezultate može uticati upotreba bilo kakvih kontraceptiva, hormonskih lekova, lekova ubrizganih u vaginu, seksualni odnos u poslednjih 3 do 5 dana.
- Prilikom davanja krvi može doći do grešaka zbog uzimanja hrane, jer je važno uraditi test na prazan želudac.
- Osim grešaka na strani pacijenta, moguće je greške i u samoj analizi... Sakupljanje bilo kojeg materijala treba obaviti u sterilnim uvjetima i staviti u posebnu posudu. Neadekvatni reagensi ili korištena tehnika također mogu dovesti do lažno pozitivnih ili lažno negativnih rezultata.
Nepreciznosti prilikom uzimanja testova na papiloma virus u modernoj laboratoriji minimalno i izuzetno su rijetki.
 Slika 2. Analiza na papiloma virus je vrlo precizna.
Slika 2. Analiza na papiloma virus je vrlo precizna. Humani papiloma virus (HPV) može postojati u tijelu dugo vremena, manifestirajući se samo kada je imunološka odbrana oslabljena. Da bi se otkrila infekcija, koriste se različite vrste testova za otkrivanje bolesti u ranoj fazi i pružanje efikasnog liječenja.
Medicinski dermatolozi, ginekolozi ili urolozi izdaju uputnice za testiranje ako se sumnja na HPV. Moderna medicina je u stanju ne samo otkriti prisutnost virusa u ljudskom tijelu, već i utvrditi njegovu pripadnost određenoj vrsti soja (opasnog ili bezopasnog).
U te svrhe stručnjaci pribjegavaju sljedećim metodama:
- Kvantitativna analiza.
- PCR (polimerna lančana reakcija).
- Citologija.
- ELISA (enzimski imunosorbentni test).
- Histologija.
Kvantitativna analiza, ili Digene test, baziran je na principu hvatanja hibridne DNK. Za analizu se uzima biološki materijal sa zahvaćenog područja (struganjem ili razmazom). Tehnika vam omogućava da odredite stupanj razvoja patologije i vrstu soja. Rezultati se dobijaju u roku od 7-10 dana.
 PCR istraživanje
PCR istraživanje PCR- široko korištena vrsta analize za određivanje papiloma virusa i drugih uobičajenih infekcija. Ova vrsta istraživanja podrazumeva rad sa tečnim medijima - urinom, krvlju, pljuvačkom, plodovom vodom, sekretima iz genitalnog trakta. Ovaj test je veoma precizan i skup. Utvrđuje prisustvo HPV-a prisustvom DNK virusa u tijelu u roku od 24 sata.
Za informacije o tome kako se radi PCR analiza kod muškaraca, pogledajte naš video:
 Vezani imunosorbentni test
Vezani imunosorbentni test Vezani imunosorbentni test omogućava vam da identificirate kvantitativni i kvalitativni sadržaj antitijela u biomaterijalu. Tradicionalno se za ELISA propisuje davanje venske krvi. Mogu se istražiti i druge sredine u tijelu:
- cerebrospinalna tečnost;
- iscjedak iz uretre;
- cervikalna sluz.
Odgovor sa rezultatima pregleda priprema se i daje pacijentu u roku od 3 dana.
 Citološki pregled
Citološki pregled Citologija Naziva se i papa test ili papa bris, studija tjelesnih ćelija pomoću mikroskopa. Kao materijal za analizu koriste se iscjedak iz uretre kod muškaraca i sadržaj urogenitalnog kanala kod žena. Za visoko precizne rezultate, materijal se mora uzeti sa više lokacija tkiva u isto vrijeme.
Kako se izvodi PAP test kod žena:
Metoda vam omogućava da utvrdite prisutnost benignih i malignih sojeva papiloma virusa. Pouzdanost rezultata je 95%. Možete ih dobiti za 1-2 dana, u hitnim situacijama - u roku od jednog sata.
 Rezultati histološkog pregleda
Rezultati histološkog pregleda Histologija- uzimanje struganja sa mesta formiranja papiloma radi daljeg mikroskopskog pregleda. Ova informativna dijagnostička metoda omogućava otkrivanje prisutnosti stanica raka sa 100% pouzdanošću i sprječavanje razvoja onkologije. Analiza se preporučuje pacijentima s papilomima koji su promijenili oblik, boju, veličinu.
Za histološki pregled provodi se biopsija - uzimanje uzoraka tkiva, koje se dalje obrađuju medicinskim otopinama i pregledavaju pod mikroskopom. Odgovor se daje nakon 1-2 sedmice od dana uzimanja biomaterijala.
Kako se pripremiti za proceduru
Kako bi dobili najpreciznije rezultate HPV testa, pacijenti će morati slijediti određena pravila. I ženama i muškarcima se savjetuje:
- Ne uzimajte antibiotike i antibakterijske lekove najmanje 2 nedelje pre testa.
- Uoči isporuke biomaterijala nemojte koristiti antiseptičke proizvode za ličnu higijenu.
- Dva dana prije studije suzdržite se od seksualnih odnosa.
- Ne piti alkoholna pića u roku od 3 dana prije isporuke biološke podloge.
- Nemojte mokriti 3 sata prije zahvata.
Žene se ne smiju testirati 5 dana prije i tokom istog perioda nakon menstruacije. Ispiranje se ne preporučuje uoči ankete. Davanje krvi treba obaviti ujutro na prazan želudac.
Dešifriranje - šta znače rezultati
Dešifriranje HPV testova tradicionalno provodi specijalista sa potrebnim medicinskim znanjem. Pojednostavljeno, mogu se tumačiti na sljedeći način:
| Rezultati kvantitativne analize | Manje od 3 jedinice virusa na 10⁵ ćelija je sigurna koncentracija (normalna). |
| 3-5 jedinica na 10⁵ ćelija je značajna koncentracija (postoji mogućnost pojave neoplazmi). | |
| Više od 5 jedinica na 10⁵ ćelija - visoka koncentracija (povećan rizik od razvoja malignog procesa). | |
| PCR rezultati | DNK nije pronađen – nema humanog papiloma virusa u krvi pacijenta. |
| Lg manji od 3 - neznatno prisustvo (u granicama normale). | |
| Lg 3-5 je značajna količina. | |
| Lg 5 ili više pokazatelj je visoke koncentracije virusa u krvi. | |
| Citologija | Brojevi od 1 do 2 su prihvatljiva stopa. |
| Cifra 3 - potrebne su dodatne analize. | |
| Od 4 do 5 - prisustvo malignih ćelija. |
Nakon testiranja na humani papiloma virus ELISA-om, mogu se dobiti sljedeći rezultati:
- IgA - prisustvo sveže infekcije;
- IgM - nedavna infekcija;
- IgG - dugotrajno prisustvo patogena u organizmu.
Rezultati histološke studije daju se u obliku pisanog mišljenja. U obrascu možete pronaći objašnjenje - postoje ili ne postoje abnormalnosti u ćelijama i tkivima. Informacije o rezultatima ankete date su na latinskom jeziku koristeći posebnu medicinsku terminologiju.
Važno je zapamtiti mogućnost dobivanja pogrešnih rezultata testa. Razlozi mogu biti upotreba prljavih epruveta, nepismeno uzimanje uzoraka biomaterijala, nepravilna priprema pacijenta za zahvat.
Negativan odgovor nakon položenih testova ne garantuje potpuno odsustvo virusa. Takav rezultat može se dobiti uz nisku koncentraciju patogena, s kojim se tijelo uspijeva samostalno nositi.
Kada se dobiju netačni podaci, u većini slučajeva stručnjaci propisuju drugi pregled.
2015-04-10 08:40:55
Julia pita:
Zdravo!
Nakon posjete ginekologu pronađene su mi male bradavice i poslata sam u laboratoriju na pretrage. HPV tip 52 je potvrđen. Postojao je samo jedan seksualni partner i najvjerovatnije je ili bio zaražen ili zarazio mene. Recite mi, molim vas, koliko je opasan ovaj virus, da li je potrebno nekako se boriti protiv njega i da li je moguće imati seks bez kondoma sa partnerom?
(U vrijeme kada je virus otkriven, nije bilo bola ili drugih znakova tokom spolnog odnosa.)
Hvala unapred!
Odgovori Zharov Valerij Valerijevič:
Zdravo! Prenos se odvija ne samo seksualnim kontaktom, već i kontaktom s kožom (maženjem), tj. kondom ne štedi 100%. Kandilomi se moraju ukloniti i cerviks se mora pratiti. to je omiljeno mjesto humanog papiloma virusa.
2014-04-17 11:25:32
Maša pita:
Dobar dan, već sam vas kontaktirao. Pronađen HPC35, genitalne bradavice, podvrgnut tretmanu. Obraćao sam se ORL-u, pronašao 2 papiloma na stražnjoj strani grla, rekao da nema potrebe za liječenjem / uklanjanjem, samo promatrajte. Pitanje je da li je potrebno proći dodatnu analizu za HE iz usta da bi se utvrdio tip ili će i ona biti 35? I mislite li da je takvo opažanje papiloma dovoljno? Mogu li zaraziti partnera poljupcem? Tk nema nikakvih manifestacija HPV-a, zarazio se prije pet mjeseci. hvala na odgovoru
Odgovori Vladičenko Konstantin Anatolijevič:
Zdravo. Mislim da će tip biti isti. Moguće je zaraziti partnera ako mu je imunitet smanjen. Posmatranje ORL je obavezno.
2014-04-04 16:54:41
Marija pita:
Pozdrav!Od cega moze biti hronicni uretritis?PCR radila na klamidiju,ureaplazmozu,gonoreju i trihomonijazu nista nije nadjeno.Imam HPV i male kondilome u blizini uretre.Prilikom ginekološkog pregleda nadjena je velika erozija,leukociti u brisu 15-20, inflamatorni tip brisa.može li uretritis biti od HPV-a,mikoplazmoze ili neliječene bakterijske vaginoze i kako se liječi hronični uretritis?
Odgovori Divlja Nadežda Ivanovna:
Uretritis je uzrokovan infekcijom, stoga je potrebno da se pravilno pregledate i liječite kod urologa. Erozija - liječi ginekolog. Liječite uretritis uzimajući u obzir osjetljivost infekcije na antibiotike. Bakterijska vaginoza se liječi nekim lijekovima, klamidija drugim, potrebno je utvrditi uzrok upalnog procesa. Morate biti pregledani.
2013-12-25 11:00:05
Marija pita:
Dobar dan,
Pišem Vam da čujem Vaše mišljenje sa rezervom, za koje se nadam da će mi pomoći da donesem odluku.
U ljeto ove godine konstatovana mi je endometrioidna cista, nakon uspješnog odstranjivanja (laparoskopijom) na pregledu kod ljekara nađena je masa bradavica (na zidovima vagine), doktor ih je vidio mikroskopom, slikao i pokazao mi ih na kompjuteru. Izgledali su kao kupus i činilo se da ih je bilo more... Uzeli su mi analizu, odneo sam u laboratoriju, nije otkriven tip PCR, HPV.
Doktor je rekao da je sada glavni tretman nakon laparoskopije, a ubuduće ćemo ih, ako želim, ukloniti tečnim azotom.
Na naknadnom pregledu, kada sam došla kod drugog doktora (jer sam bila na bolovanju), rečeno mi je da ovih genitalnih bradavica nema puno i ako mi ne smetaju onda ih ne treba dirati.
Pročitao sam sva pitanja i odgovore na ovu temu.
Ali ipak, neki kažu - za liječenje (azotom) pregled prije postupka + UAH + antivirusno, ukupno oko 2000 UAH), drugi - ne isplati se. Sve je to skupo, možete platiti, samo vi želite odgovarajući rezultat.
Zbunjen sam. Moj muž nije primetio genitalne bradavice, možda je kondom pomogao, ne znam. Ali za nekoliko mjeseci planiram trudnoću, kako mi je kirurg savjetovao, a nakon postupka moksibuscije tečnim dušikom ne možete imati seksualni odnos oko 2 mjeseca. Stalno me muče ova pitanja: (također, hoće li tu biti oštećen grlić materice ili tako nešto.
Pogotovo što nakon moksibuscije nije činjenica da neće biti recidiva, te da će u jednom zahvatu općenito pomoći.
Da li su bradavice mogle narasti kada se cista pojavila?
Ranije mi na pregledima o ovoj vrsti bolesti nije rečeno.
Radujemo se Vašem odgovoru.
Hvala.
Odgovori Purpura Roksolana Yosipovna:
Teško je govoriti virtuelno. Ako uz zidove vagine ima puno genitalnih bradavica, tada ih je nemoguće ukloniti tekućim dušikom, dobiva se velika površina rane. U takvim slučajevima propisuju se antivirusni lijekovi i lokalno liječenje tamponima za lijekove.
Ako su slobodni i ne smetaju, onda se, u principu, ne mogu dirati. Papiloma virus ima tendenciju eliminacije (samouništenja) i može se pretpostaviti da se tijelo nosilo s virusom i smanjio se broj genitalnih bradavica.
Čudno je da uz izraženu kliničku sliku analiza na HPV nije ništa pronašla. Ispada neka vrsta neslaganja. Savjetujem vam da ponovo prođete pregled i ako su bradavice pojedinačne, onda ništa ne radite s njima, već planirajte trudnoću.
Nakon takve operacije preporučuje se trudnoća u prvih 6 mjeseci.
2013-12-11 17:28:43
Tanja pita:
Nakon kriodestrukcije (prije 4 godine) svake godine je bila na pregledu kod ginekologa i odjednom joj je ustanovljen ravni kondilom grlića materice! Analize su u redu. Samo gen. hronični herpes, koji je postao aktivan nakon mnogo godina remisije. Doktor je prepisao dosta hormona, opet testove na HPV, herpes, CMV, kao i antivirusnu terapiju zajedno sa partnerom u trajanju od nekoliko meseci.Možete li mi reći da li je sve ovo svrsishodno?
Da li postoji potreba da se partneru uradi spermogram?
Odgovori Purpura Roksolana Yosipovna:
Racionalno je predati spermogram svom partneru samo ako je pitanje neplodnosti relevantno za vaš par. Testovi na polne hormone takođe nisu bitni za herpes, treba ih raditi samo ako je menstrualni ciklus poremećen. Indicirana je antivirusna terapija za HPV. Uz pogoršanje kroničnog herpesa, lijekovi kao što je valtrex (ili aciklovir) propisuju se interno i lokalno.
2013-06-18 23:39:23
Julia pita:
Dobar dan! Prije dvije godine dijagnosticirana mi je erozija grlića materice i HPV tip 33. Erozija je cauterizirana, plus alokin-alfa je probušen. Nedavno su mom dečku dijagnosticirane genitalne bradavice u analnom području. Jesam li ga mogao zaraziti? Kako mi ovo prijeti? I hoće li imati recidiva u budućnosti? Možda bi trebalo ponovo da se lečim?
2013-05-11 16:51:54
Alena pita:
Zdravo!Pronađene bradavice u vagini.Uklonio Lazarem HPV nije pronađen. Recite mi, da li to znači da je to bila samo infekcija i da se u budućnosti više neće pojaviti? ... I ako se pojave. Šta piti za imunitet i za liječenje. Doktor mi ništa nije rekao.
Odgovori Kolotilkina Tatiana Olegovna:
Zdravo Alena. To znači da je došlo do polne infekcije i da su bradavice izrasle na mjestima defekta na sluznici vagine. PCR može biti negativan. Može se pojaviti ako dođe do ponovne infekcije. Razgovarajte sa svojim ljekarom o vakcinaciji.
2013-04-17 18:45:58
Anna pita:
Zdravo. Ja sam iz St. Petersburga. Imam 25 godina. Nisam rodila. Imam HPC. Bilo je manifestacija sa 19 godina. Prepisan je laserski tretman. sve je bilo tiho. Sada su se ponovo ispoljile HE, onkogenog tipa 16, 18 i 59. Anogenitalni region, odnosno perineum i unutrašnji zidovi vagine, zahvaćen je genitalnim bradavicama. Podvrgnut tretmanu - genferon čepićima 10 dana. Epigen sprej. Nakon lasera (višestruke kondilomatoze, košta 7.000 rubalja). Prilikom odstranjivanja, doktor je uočio prisustvo mesta na grliću materice, koje je ocenio kao moguću displaziju, i poslao na biopsiju grlića materice (koja je zakazana za 29. april).3 nedelje nakon lasera, trenutno se nalazi je recidiv. Poraz unutrašnjeg dijela velikih usana (moja zapažanja). Ovaj put su bradavice ravne, za sada.
Bojim se. Nemam više mogućnosti kupiti lijekove poput Allokin-alpha za 6 hiljada rubalja. I uradite lasersko uništavanje za 7 hiljada ..
Imam redovnog seksualnog partnera. Nakon pojave genitalnih bradavica, pio sam kurs izoprinozina - 2 tablete / dan / 10 dana i Genferon supozitorije 10 dana. Prošao testove na kraju tretmana - HPP nije pronađen.
Imamo i ureaplazme (urealeticum) u velikim količinama, predao sam setvu. Ginekolog je prepisao Wilprafen 3t/dan/10 dana. A kod mene od jakog drozda, koji je počeo tokom lečenja, irunin 2t/dan/3 dana i vaginalne tablete irunin 10 dana (počeću sa lečenjem nakon završetka menstruacije).
Pitanja: šta da radim dalje sa virusom i bradavicama?
Kako treba da se nosimo sa seksualnim životom? Da li početi koristiti kondome ili nema smisla?
Šta mislite o HPV vakcini?
Kako izbjeći recidive?
Koje lekove treba da koristim?
Koje su metode uništavanja?
Koja je vjerovatnoća vertikalne infekcije naše djece kojoj namjeravamo?
Postoji li mogućnost besplatnog uklanjanja genitalnih bradavica u Sankt Peterburgu?
Erozija, HPV i rak grlića materice: od mitova i glasina do istinitih informacija
Dio 2. O humanom papiloma virusu
Sve što moderne žene i muškarci čuju i čitaju o HPV virusu je da on uvijek uzrokuje rak grlića materice, a samim tim i neprijatelja ljudskog tijela. Ponekad procure informacije da ovaj virus uzrokuje rast genitalnih bradavica, što je također navodno prekancerozno. Budući da većina mladih nema znanja o vlastitom zdravlju, a osim toga, njihovo racionalno razmišljanje nije uvijek na visokom nivou, mnogi, nakon što su dobili presudu liječnika po otkrivanju humanog papiloma virusa, padaju u paniku i histeriju. Neki su spremni i da izvrše samoubistvo, ali ne i da obole ili obole od raka, koji je navodno sada neizbežan: „Recite mi, koliko još treba da živim? Kako mogu nastaviti živjeti s HPV infekcijom ako ona vodi do raka? sta da radim? Sačuvaj!" Dobijam tone pisama od mladih žena u kojima govore o svojim strahovima, beskrajnim pregledima i vrlo agresivnom tretmanu.
Zašto je nastala masovna psihoza u vezi sa ljudskim papiloma virusom? Godine 1999. dr. Volboomers i kolege objavili su članak o humanom papiloma virusu i njegovoj vezi sa rakom grlića materice. Dao je podatke o histološkom pregledu tkiva grlića materice (CM) 932 žene sa karcinomom grlića materice. Utvrđeno je da 99,8% ovih žena ima DNK humanog papiloma virusa. Upravo su ti procenti izazvali ogromnu pometnju među ljekarima, u medijima, a tek onda među ženama širom svijeta. Međutim, u stvarnosti, stepen uključenosti humanog papiloma virusa u nastanak CM karcinoma je manji i iznosi 75-80% slučajeva (u nizu publikacija i do 90% slučajeva). O tome ćemo malo kasnije. Ali na pozadini takvog otkrića doneseni su vrlo lažni zaključci, koji i dalje dominiraju: papiloma, virusna infekcija uvijek, odnosno u 99,8% slučajeva, dovodi do raka grlića materice. Ovo je neprecizna izjava i često se njome manipuliše, posebno u pogledu zdravlja mladih žena.
Hajde da razgovaramo o humanom papiloma virusu... HPV je 1984. otkrio njemački naučnik Harald zur Hausen, za šta je 2008. dobio Nobelovu nagradu za vakcinu koja sprječava razvoj raka grlića materice i prekanceroznih stanja. Naučniku je dodijeljena samo polovina nagrade (1,4 miliona dolara), jer je ostatak nagrade dodijeljen otkrivaču HIV-a, francuskom virologu. Bilo je potrebno više od 10 godina od otkrića HPV-a da se pronađe veza između ove infekcije i raka grlića materice.
Uručenje Nobelove nagrade njemačkom naučniku izazvalo je ozbiljan globalni skandal oko podmitljivosti komisije za dodjelu ove prestižne nagrade, budući da se ispostavilo da je izbor laureata najveća engleska farmaceutska kompanija Astra-Zeneca, koja imala kolosalne udjele u proizvodnji nove vakcine protiv raka grlića materice i sponzor je Nobelove nagrade.organizacija-fond. Pet članova odbora bili su plaćeni konsultanti kompanije i primali su velike honorare od kompanije, uključujući skupa, luksuzna putovanja u inostranstvo. U istragu je bila uključena policija, ali je Nobelov komitet uspio da zataška slučaj, opet uz pomoć svemoćne farmaceutske kompanije.
U prirodi postoje životinjske vrste papiloma virusa, ali samo ljudska vrsta ovog virusa živi na koži i sluznicama osobe, pa se naziva ljudski papiloma virus. Sam naziv virusa sugerira da uzrokuje rast bradavica (papiloma) i upravo je ta povezanost virusa sa ljudima poznata već dugo - od njegovog otkrića.
Poznato je više od 130 tipova humanog papiloma virusa. Većina ovih vrsta je vrlo bezopasna i ne oštećuje ljudski organizam. Svi tipovi koji su uključeni u nastanak genitalnih bradavica i raka grlića materice, kao i niz drugih karcinoma kod muškaraca i žena, dijele se u dvije glavne grupe – niskorizične onkogene tipove i visokorizične onkogene tipove. Više od 40 tipova HPV-a pogađa anogenitalni trakt muškaraca i žena.
Virusi "visokog rizika". povezani su sa visokim relativnim rizikom od raka grlića materice. Ova grupa obuhvata sledeće tipove: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 82. Najčešće sa umerenom (srednjom) i teškom displazijom grlića materice, kao i kod raka grlića materice postoje tipovi HPV-a 16 i 18. HPV 18 se nalazi u kanceroznim promjenama u stupastom epitelu unutrašnjeg kanala grlića materice. U 70% slučajeva raka grlića materice nalazi se DNK ova dva tipa virusa (55% - HPV 16 i 15% - HPV 18). Drugi onkogeni tipovi se nalaze u 5-18% slučajeva raka grlića materice.
Virusi "niskog rizika". je grupa virusa koji se rijetko povezuju s prekanceroznim i kancerogenim stanjima grlića maternice: tipovi 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73, 81. HPV tipovi 6 i 11 su najčešće često povezana sa genitalnim bradavicama (condylomaaccuminata) - 90% slučajeva.
Pored ove klasifikacije, postoji klasifikacija virusa prema njihovoj DNK strukturi (izmjena pojedinih dijelova DNK) u 5 klasa: alfa, beta, gama, delta i mu. Alfa virusi inficiraju sluznicu genitalija i orofaringealne regije i uključuju onkogene tipove koji uzrokuju rak grlića materice, stoga su bolje i više proučavani od ostalih predstavnika HPV-a.
Takođe je važno znati da postoje tri varijacije HPV-a 16: evropski (E), afrički (Af-1, Af-2) i azijsko-američki (Aa), kao i tri varijante HPV-a 18: evropski (E ), afrički (Af) i azijsko-američki Indijanci (AsAi). Gledajući unaprijed temu vakcinacije protiv HPV-a, često imam pitanje na koje još uvijek nisam našao zadovoljavajući odgovor: da li ova vrsta virusa igra ulogu u stvaranju HPV vakcine ili ne? Ako je tako, koliko je efikasna vakcina zasnovana na jednoj varijanti virusa u prevenciji HPV infekcije u regionu u kome dominira druga varijanta virusa? Zašto postavljam (u stvari, sebi) ovo pitanje? Zato što se isto pitanje pojavilo među mnogim naučnicima kada su u pitanju vakcinacije protiv gripe, u čijoj su proizvodnji korišteni različiti sojevi virusa gripe, ali ne specifično za regije gdje su se te vakcine tada prodavale i uvodile.
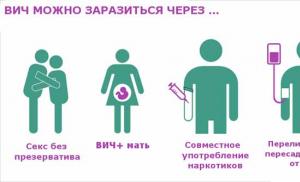
Kako se HPV širi? Samo bliskim tjelesnim kontaktom (tijelo na tijelo ili koža na kožu), koji se obično događa tokom snošaja, uključujući analni i oralni seks. Virus se ne prenosi dodirom genitalija rukama, kao ni masturbacijom ruku. Također se ne prenosi putem intimnih higijenskih predmeta i seksualnih igračaka i uređaja.
Učestalost seksualnih partnera igra veoma važnu ulogu kao faktor rizika za prenošenje virusa, dakle, sa svakim novim partnerom povećava se rizik od zaraze HPV-om. Što je više seksualnih partnera, to je veći rizik od zaraze HPV-om, s nekoliko tipova ovog virusa. Često se papiloma virusna infekcija naziva spolno prenosivim infekcijama, jer se vrhunac infekcije HPV virusom javlja kod adolescenata i mladih koji su započeli i koji su seksualno aktivni (70-80% zaraženih muškaraca i žena).
Oko 10-12% žena širom svijeta zaraženo je humanim papiloma virusom. Najveće stope infekcije su u Africi (24%), Istočnoj Evropi (21,4%) i Latinskoj Americi (16,1%). Ove visoke stope, u poređenju sa globalnim prosjekom, povezane su sa lošom genitalnom higijenom, malom upotrebom kondoma i visokim nivoom promiskuitetnog seksa uz česte promjene partnera. Prije 30. godine, više od 70% žena i muškaraca bilo je zaraženo HPV-om barem jednom u životu, 45-50% žena starosti 20-24 godine ima HPV infekciju. Najčešće su to studenti fakulteta i visokoškolskih ustanova. Kod 64% urbanih adolescentica u roku od 2 godine od početka seksualne aktivnosti, HPV DNK se nalazi u sekretu. Nakon prvog odnosa, skoro jedna trećina žena se zarazi HPV-om. Nakon 30 godina, nivo HPV infekcije dramatično se smanjuje.

Brojne studije pokazuju da humani papiloma virus nestaje i da se njegov DNK ne može otkriti u vaginalnom sekretu kod gotovo 60% žena u roku od 15 mjeseci bez negativnih posljedica po zdravlje. Ovo je važno zapamtiti, jer je ključ za razumijevanje da humani papiloma virus nije toliko strašan kao što mnogi ljudi govore o njemu, koji nemaju apsolutno nikakvo moderno znanje o ovoj infekciji.
Koji je mehanizam izloženosti HPV-u kod ljudi? Najveći interes su onkogeni tipovi virusa koji su uključeni u karcinom grlića maternice, anusa, glavića penisa, kao i sluzokože usne duplje i grla. Sve ljudske mukozne membrane prekrivene su slojevitim pločastim epitelom ili drugim tipovima epitela. Svaka epitelna stanica, putem diobe, stvara samo nekoliko generacija. Identificirano je osam gena koji čine DNK virusa, koji obavljaju specifičnu funkciju u životnom ciklusu virusa. Dva gena, E6 i E7, odgovorni su za proizvodnju proteina koji remete proces pravilne diobe ćelije kada se u nju unese virus i potiskuju odbrambene mehanizme stanice, posebno funkciju ćelijskog proteina p53, koji je odgovoran za suzbijanje rasta tumora kod ljudi. Tako se ćelije epitela počinju dijeliti "ne prema pravilima", već haotično - tako dolazi do proliferacije epitela.
riječ " proliferacija„Podrazumeva proces umnožavanja ćelija kroz deobu, koji se stalno posmatra u životu čoveka, ali najčešće od trenutka začeća (kod embriona i fetusa), nakon rođenja i tokom rasta u mladosti. Proliferacija je dobar znak popravke i regeneracije tkiva nakon oštećenja i upale. Ali kada ovaj proces postane nekontrolisan, što se opaža kod malignih tumora, proliferacija nekontrolisanih ćelija postaje opasna i štetna za ceo organizam.
Uprkos ovako sumornoj slici, najčešće papiloma virusna infekcija prolazi bez štete po žensko tijelo i ne izaziva nikakve promjene na stanicama sluznice ili kože. Većina žena nije svjesna da su zaražene humanim papiloma virusom, a čak i one koje su zaražene nemaju nikakvih reproduktivnih tegoba koje bi se mogle pripisati prisutnosti HPV-a. Kada se žene žale na vaginalni iscjedak ili neprijatan miris, a liječnici to objašnjavaju prisustvom HPV infekcije, to se sa sigurnošću može nazvati manifestacijom medicinske nepismenosti. HPV infekcija ne dolazi s mirisima ili izlučevinama.
Šta je važno zapamtiti? Šta kod 90% žena zaraženih HPV-om ne ostaje ni traga infekcije u naredne 2 godine(najčešće je potrebno tri mjeseca za čišćenje u odsustvu vaginalne disbioze i genitalnih infekcija). Samo u 10% slučajeva infekcija može trajati duže i tada je riječ o perzistentnoj HPV infekciji. Ali čak i u ovom stanju, promjene na sluznici cerviksa nisu česte. Zašto je većina žena očišćena od HPV-a, a kod malog broja infekcija nastavlja da napreduje, nije poznato. Drugim riječima, mehanizam nastanka prekancera i raka grlića materice još uvijek nije proučavan i nerazumljen. Očigledno je prisustvo faktora rizika za nastanak karcinoma grlića materice, o čemu ćemo kasnije, i agresivnost sojeva HPV-a, što je ujedno i određena slom-mutacija na nivou DNK virusa, kao i stanje odbrane ljudskog organizma, igraju važnu ulogu.
Kod 20% mladih djevojaka koje nikada nisu imale seksualni odnos preko vagine, HPV se nalazi u vaginalnom iscjetku i na vulvi. Međutim, značaj otkrivanja DNK virusa u razvoju infektivnog procesa u takvim slučajevima nije u potpunosti razjašnjen.
Zašto je HPV infekcija opasna ako je se savremeni ljudi toliko plaše, kao što su se nekada stanovnici srednjeg veka plašili kuge? Prije svega, sve žene su uplašene razvojem raka CMM. Kombinacija "erozija + HPV" mnogima zvuči kao smrtna presuda, da čak i omča oko vrata, samo da ne razmišljaju o strašnim posljedicama. Ali morate shvatiti veoma važnu činjenicu: rak grlića materice je rijetka bolest i izuzetno je rijedak mlađi od 30 godina, nakon 30 godina u 3-4 slučaja na 100.000 žena. Ako vaš ginekolog dnevno primi 20 osoba, trebat će mu najmanje 20 godina (!) da identificira samo jedan dijagnosticirani potvrđeni slučaj raka grlića materice. Mnogi savjesni i pošteni ginekolozi mogu potvrditi da su se tokom cjelokupne prakse tokom 20-30 godina, ako nisu specijalizirali žensku onkologiju, potvrđeni slučajevi CM karcinoma dogodili samo 2-4 puta, ne češće. I to nisu priče. To su stvarne statistike koje treba prihvatiti i razumjeti.
Pa otkud ova smiješna izjava da je gotovo svakoj ženi s erozijama, pa čak i HPV-om, zagarantovan rak? Teško mi je da nađem tačno objašnjenje: ili same žene šire te glasine, ili su doktori niskih kvalifikacija, ili su zainteresovani za naknadu, jer će takve žene odmah početi da leče. Nije bitno koja je motivacija za širenje ove glasine, ali ostaje činjenica - strah blokira umove mnogih ljudi, posebno mladih žena, i dovodi do nepotrebnog miješanja, pa čak i štete od nepotrebnog tretmana.
HPV 6 i 11 uzrokuju rast genitalnih bradavica koje nikada ne prelaze u rak - ovo je benigni tumor kože, iako kod nekih ljudi može biti praćen neugodnim simptomima, kao i dodavanjem bakterijske infekcije ako su bradavice stalno ozlijeđene . Više od 1% seksualno aktivnih muškaraca i žena ima ili ima genitalne bradavice. Sa HIV-om ili drugim imunološkim poremećajima, liječenje genitalnih bradavica postaje teško ako ne i nemoguće.
Kod muškaraca HPV infekcija onkogenih tipova može izazvati razvoj karcinoma kože glave penisa, ali je incidencija ovog tipa karcinoma vrlo niska i iznosi približno 6 slučajeva na milion muškaraca već 40 godina. U 36% takvih karcinoma nalazi se HPV 16 i/ili 18.
HPV infekcija također može biti implicirana u razvoju raka rektuma (tačnije, anusa) i dijagnosticira se kod otprilike 1,6 od 100.000 muškaraca i žena širom svijeta. U 93% slučajeva nalazi se HPV 16 i 18. Biseksualni muškarci i gej muškarci imaju 17 puta veću vjerovatnoću da obole od raka analnog kanala od heteroseksualnih muškaraca.
U roku od 3 godine, 25-33% DNK pozitivnih žena će imati promjene u citološkom brisu. Samo 4-15% HPV DNK negativnih žena ima promjene u citološkom brisu, uglavnom atipične ćelije. Iako od doktora često čujete da se atipija javlja kod raka, to nije sasvim tačno. Atipične ćelije se nalaze u svim tkivima ljudskog organizma i to najčešće nije rak ili maligna degeneracija. U medicini izraz "atipične ćelije" znači "ne odgovaraju ni jednoj dijagnozi". Ovo može biti norma, može postojati odstupanje od norme, ali ne toliko značajno da bi hitno trebalo oglasiti alarm. Najčešće je to posljedica upalnog procesa i infekcije (HPV, trihomonijaza itd.). Šta se obično radi u takvim slučajevima? Liječi se upala, ako postoji, a nakon nekoliko mjeseci se radi ponovljeni citološki pregled. Shvatite također da postoji posebna kategorija ili klasa u klasifikaciji razmaza za karakterizaciju stanica raka, koje su također atipične. Dakle, "atipične ćelije" u brisu ne znače rak, nemaju nikakve veze sa rakom. Ako laboratorijski asistent posumnja na rak ili vidi kancerogene promjene, onda će u zaključku napisati: sumnja na rak, rak na mjestu, rak.
Međutim, što se tiče karcinoma, doktori i žene su zainteresovani za otkrivanje intraepitelnih lezija visokog stepena (teška displazija), što je prekancerozno, i karcinoma. 3-10% DNK pozitivnih i 0,7% DNK negativnih žena ima promjene u citološkom brisu u vidu umjerene do teške displazije skvamoznog epitela. Dakle, za ogroman broj žena inficiranih HPV-om, stope promjena u citološkom brisu su niske. Drugim riječima, nemojmo od muve praviti slona plašeći žene razvojem raka grlića materice kod svih koji imaju ovu infekciju.
Kako se dijagnostikuje HPV infekcija? U sadašnjoj fazi istraživanja, postoje tri glavne metode za određivanje specifičnih tipova HPV-a u ljudskom tijelu: (1) metode hibridizacije, (2) metode lančane reakcije polimeraze i (3) metode hibridizacije in situ. Svaka grupa metoda ima svoje prednosti i ograničenja. Najčešće korištena metoda je polimerazna lančana reakcija (PCR), kojom se utvrđuje prisustvo DNK HPV virusa u vaginalnom sekretu, odnosno tip virusa. Hibridizacija može identificirati grupe visokog i niskog rizika, ali ne i specifičnu vrstu virusa. Ako vaš doktor traži HPV viruse u vašoj krvi ili vam krvni test kaže da ste zaraženi HPV-om, jurite doktora u vrat.
Naravno, antitijela na HPV mogu se otkriti u krvnom serumu, međutim, ona se ne određuju u svrhu dijagnosticiranja ove infekcije, već u eksperimentalne svrhe, kako bi se utvrdilo da li imunitet nastaje nakon prethodne infekcije HPV-om, kao i kako se odbrambene snage organizma reaguju na davanje vakcine. Mnoge žene, poput doktora, zanima pitanje: da li dugoročna ili doživotna zaštita nastaje nakon što je došlo do infekcije HPV-om i tijelo se očistilo od virusa, ili je moguća ponovna infekcija istom vrstom HPV-a? Samo odbrambeni odgovor može se odrediti nivoom određenih antitijela u krvnom serumu, ali rezultati u ovoj oblasti istraživanja još nisu uvjerljivi. Očigledno je da žene i muškarci mogu dobiti HPV nekoliko puta. Ako se isti tip virusa ponovo pronađe kod DNK negativne osobe koja je prethodno imala DNK pozitivan rezultat, nije poznato da li je došlo do ponovne infekcije ili reaktivacije stare infekcije, koja se u latentnom stanju nije mogla utvrditi dijagnostičkim metodama poznatim nauci.
Ako se dijagnosticira HPV infekcija, šta učiniti? O preporukama za skrining na rak grlića materice govorit ćemo na kraju članka. Morate razumjeti jednostavnu istinu: ne postoji lijek za HPV infekciju i nikada nije postojao. Da, dobro ste razumeli šta sam napisao: nema leka. Ali kako onda objasniti univerzalno liječenje naših žena preparatima interferona, čak i antibioticima, višespratnim režimima liječenja korištenjem desetina lijekova da se "ispravi to i to", brutalne torture sa unošenjem lijekova u cerviks, hirurško liječenje u vidu kauterizacije, zamrzavanja, lasera, navodno za prevenciju raka? Objasnite kako hoćete, ja to zovem ili nepismenost doktora, ili njegova pretjerana komercijalna specijalizacija, ili prvo i drugo zajedno.
Naravno, kada je žena zastrašena, zastrašena, štaviše, mlada, zelena, koja još nije poznavala život, lako je njome izmanipulisati i ona pristaje na sve da se riješi HPV-a. Ona, glupa, ne zna da se za godinu-dve DNK virusa u njoj neće naći ni bez ikakvog lečenja. Čak i ako joj je suđeno da bude u 10% žena sa dugotrajnom hroničnom infekcijom, onda nikakav tretman neće pomoći, iako možda uopšte neće biti loših promena na grliću materice. Ali strah radi svoj posao. I za mene, kao doktora, veoma je bolno i tužno gledati ovo. Što je najgore, čak i umirujući i objašnjavajući razgovori sa tako zatupljeno-uplašenom temom često su beskorisni - u pozadini straha, moje riječi ne dopiru do svijesti ovog jadnika. U glavi joj stalno buči: rak, rak, rak, rak, rak... Sigurna sam da mnoge žene, nakon što su pročitale ovaj članak (djelimično ili u potpunosti), neće baš ništa razumjeti, a onda će reći užasnuto: „Šta ako imam rak, a ti ovdje pišeš da nije sve tako strašno, da nema lijeka... Šta, po tvom mišljenju, ne bih trebao ništa raditi, nego čekati svoju smrt? A svi naši doktori govore i rade suprotno, spašavajući nas!" Avaj, tužno, ali istinito.
Izraz humani papiloma virus ili se često nalazi i neki ljudi vjeruju da infekcija ovim mikroorganizmom uzrokuje samo pojavu papiloma na tijelu.
Ali nije sve tako dobrodošlo, HPV infekcija ponekad dovodi do razvoja prilično ozbiljne bolesti -. Moguće je pretpostaviti kako će se infekcija ponašati u tijelu, ali samo znajući vrstu papiloma virusa.
Vrste humanog papiloma virusa
Istraživanja provedena posljednjih desetljeća omogućila su da se utvrdi da se HPV prenosi samo s jedne osobe na drugu, a to može biti i nosilac infekcije i pacijent s izraženim kliničkim znakovima papilomatoze.
Utvrđeno je da se papiloma virus dijeli na tipove, ima ih više od stotinu. U zavisnosti od vrste virusa koji je ušao u organizam, u budućnosti će se desiti sve spoljašnje i unutrašnje promene.
Neki tipovi HPV-a nisu nimalo opasni za naše unutrašnje zdravlje, a njihove manifestacije na koži u vidu papiloma i bradavica prilično se uspješno eliminiraju metodama estetske medicine. Ostali podtipovi HPV-a spadaju u grupu sa visokom onkogenošću, odnosno mogu uticati na stvaranje malignih neoplazmi u organizmu.
Podjela HPV-a po tipovima omogućila je razvoj taktike za liječenje pacijenata kod kojih su mikroorganizmi otkriveni analizama.
Fotografije raznih vrsta papiloma
Potrebno je znati da infekcija jednom vrstom papiloma virusa nije garancija da je organizam zaražen od druge podvrste. Odnosno, osoba može istovremeno nositi nekoliko tipova HPV-a, neki od njih možda ne predstavljaju nikakvu opasnost, dok drugi povećavaju vjerojatnost raka.
Virus se prenosi na više načina, a glavni je seksualni. Infekcija je moguća kada više osoba koristi isti peškir, brijač, makaze. Uzročnik se može prenijeti sa porodilje na dijete, postoji opasnost od samoinfekcije, odnosno prijenosa virusa s jednog dijela tijela na drugi.
Mikroorganizam je toliko mikroskopski da lako prodire kroz najmanje pukotine na koži, ogrebotine i ogrebotine. Prema posljednjim podacima, do 90 posto cjelokupne populacije planete zaraženo je različitim vrstama virusa.
Virus se ne aktivira uvijek odmah. Odnosno, može dugo biti u tijelu u "uspavanom" stanju, iz kojeg ga uklanjaju brojni provocirajući faktori.
Onkogena klasifikacija
Onkogena klasifikacija je podjela tipova virusa, koja uzima u obzir vjerojatnost razvoja kancerogenih tumora ovisno o podvrsti. Ukupno se u praktičnoj medicini koristi podjela na tri grupe.
Prva grupa
Neonkogena grupa, uključuje HPV 1,2,3,4,5. Ako je jedna od ovih podvrsta izložena u analizama, onda možemo pretpostaviti da vam razvoj raka od ovog mikroorganizma ne prijeti. Ali ne zaboravite da je u budućnosti moguća infekcija drugim vrstama.
Drugi
HPV 6,11,42, 43,44 spadaju u grupu sa niskim stepenom verovatnoće razvoja ćelija raka. Pod utjecajem nekih provocirajućih faktora, ove vrste uzročnika papilomatoze mogu dovesti do mutacija stanica, što ih zauzvrat tjera na razvoj malignog tumora.
Treće
HPV 16,18,31,33,35,39,45,51,52,56,59,68 ova grupa virusa je visoka. Dokazano je da ako su prisutni u tijelu, rizik od mogućeg procesa karcinoma u i van se višestruko povećava. Utvrđeno je da onkogeni HPV podtipovi mogu uzrokovati.
Naravno, prisustvo ovih pečata ne znači uvijek da će se rak sigurno pojaviti. Ali uz najmanju promjenu zdravlja i pojavu raznih izraslina na sluznicama i koži, potrebno je u kratkom roku proći kompletan pregled.
Koja je opasnost od tipova 16 i 18?
 Rizik od razvoja onkogenih bolesti je višestruko veći ako osoba ima dvije vrste papiloma virusa, a to su 16 i 18.
Rizik od razvoja onkogenih bolesti je višestruko veći ako osoba ima dvije vrste papiloma virusa, a to su 16 i 18.
Studija na ženama sa rakom grlića materice omogućila je da se precizno utvrdi da je u više od polovine slučajeva virus tipa 16 direktan uzrok mutacije ćelija.
Dugo vremena nakon infekcije žena možda ne pretpostavlja da je nosilac mikroorganizma opasnog po njeno zdravlje. I tek pod utjecajem nekih vanjskih i unutarnjih utjecaja, virus se aktivira i počinje svoj rad u stanicama, mijenjajući njihovu DNK.
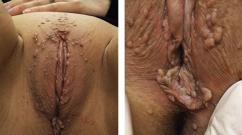
Kao rezultat toga, stanice počinju da se brzo dijele, a papilomi i genitalne bradavice se formiraju na koži, genitalijama, sluznici usta, unutrašnjoj strani bedara. Virus tipa 16 također utječe na razvoj u ženskom tijelu takvog prekanceroznog stanja kao što je cervikalna displazija.
Genitalne bradavice, uzrokovane virusom 16 i rjeđe 18 tipova, rastu vrlo brzo. Pojedini elementi se mogu spajati jedni s drugima i tada nastaje velika izraslina nalik na karfiol. Prisustvo ovakvih tumora u vagini dovodi do njihove povrede i upale, što se manifestuje odgovarajućim simptomima.
Infekcija papiloma virusom muškaraca 16 i 18 godina također ne prolazi bez traga. Ovaj mikroorganizam može dugo biti neaktivan, ali njegovim razvojem muškarcima prijeti neplodnost i impotencija. Virus tipa 16 također dovodi do stvaranja bovenoidne papuloze na koži genitalija – mrlja, eritema, plakova.
Sojevi virusa pod brojem 16 i 18 mogu izazvati kod muškaraca, a manifestuje se stvaranjem crvenog plaka na koži penisa, koji vremenom grubi i postaje prekriven ljuskicama. Bovenoidna papuloza i Bowenova bolest smatraju se prekanceroznim promjenama na koži.
Virus tipa 18 je rjeđi od tipa 16, ali se u isto vrijeme razvija mnogo brže. Liječenje se sastoji u korištenju metoda za uklanjanje vanjskih manifestacija virusa - papiloma, genitalnih bradavica i u sistemskom antivirusnom liječenju. Također je potrebno povećati imunitet uz pomoć imunomodulatora i vitaminskih kompleksa.
Nakon kursa, neophodno je ponovno polagati testove kako bi se uvjerili da je postignut glavni cilj terapije, odnosno prevođenje virusa u neaktivno stanje. U prisustvu virusa, testovi se moraju stalno ponavljati, to će vam omogućiti da uhvatite recidiv bolesti na samom početku.
HPV 31 i 33
Ova dva tipa virusa spadaju u grupu sa visokim stepenom onkogenog rizika i najčešće dovode do bolesti kao što su bovenoidna papuloza i intraepitelna neoplazija grlića materice.
Bovenoidna papuloza se u većini slučajeva otkriva kod muškaraca, a rizik od razvoja ove bolesti je povećan kod prevelikog broja seksualnih partnera. Ponekad samoizlječenje izađe na vidjelo.
Neoplazija grlića materice može biti blaga, umjerena i teška. U prvom slučaju, sve promjene se otkrivaju samo citološkim pregledom brisa. Teška neoplazija se već smatra intraepitelnim karcinomom. Neoplazija kod žena često se kombinira s stvaranjem genitalnih bradavica, koje nastaju pod utjecajem virusa 6 i 11 tipova.
HPV 51, 52 i 56
Sojevi virusa sa brojevima 51, 52 i 56 takođe pripadaju grupi sa visokom budnošću raka, prenose se seksualnim kontaktom. Ove vrste virusa uglavnom uzrokuju genitalne bradavice.
Kod žena virusi tipova 52 i 56 često dovode do cervikalne displazije i erozije. HPV tip 52 dovodi do stvaranja genitalnih bradavica u blizini anusa iu unutrašnjosti rektuma. U budućnosti, promjene u strukturi i diobi stanica na ovim mjestima mogu uzrokovati rak.
HPV tip 51 se nalazi kod žena sa karcinomom grlića materice, karcinomom vulve i kod muškaraca sa rakom penisa i anusa.
Dijagnostičke metode
 u tijelu postoji nekoliko načina, trenutno se široko koriste dva:
u tijelu postoji nekoliko načina, trenutno se široko koriste dva:
- ... Ova analiza vam omogućava da utvrdite prisutnost ili odsustvo virusa u tijelu, njegovu vrstu i broj virusnih čestica. Za dijagnostiku se koristi bris uzet od žene tokom ginekološkog pregleda i krv.
- Daijin test ili HPV DNK test. Za ovaj test se uzima struganje iz cervikalnog kanala. Analiza određuje koncentraciju virusa u tkivima i tipovima HPV-a, odnosno otkriva sojeve.
Ako je potrebno, propisuje se biopsija materijala uzetog iz uklonjenih šiljastih papiloma. Podatke svih pregleda procjenjuje onkolog, a tek nakon toga se donosi odluka o izboru najefikasnije metode liječenja.
Tretman
Ako se otkrije visoka koncentracija onkogenih virusa u tkivima, propisuje se antivirusno liječenje. Mora se odabrati imunomodulatorna terapija, jer će samo povećanje obrambenih snaga omogućiti izbjegavanje ponovljenih egzacerbacija i sprječavanje transformacije normalnih stanica u atipične.
U slučaju otkrivanja prekanceroznih bolesti, odabire se tijek terapije koji odgovara manifestacijama i promjenama. Rak grlića materice, u kombinaciji s virusima tipa 16 i 18, liječi se operacijom, kemoterapijom. Antivirusno liječenje je opciono.
Profilaksa
Prevencija HPV infekcije je teška, jer se neki sojevi mogu prenijeti kada posjećujete bazene, kupke, kozmetičke salone, pa čak i bolnice. Ali možete minimizirati rizik od zaraze tipovima HPV-a koji se seksualno prenose.
Vjerojatnost njihovog prodiranja u tijelo se smanjuje ako se poštuju sljedeći uvjeti:
- Imati jednog seksualnog partnera. Često čak ni kondom ne može u potpunosti zaštititi od virusa, te je stoga preporučljivo biti potpuno siguran da vaš partner nema HPV.
- Nakon nezaštićenog i zaštićenog snošaja sa neprovjerenim partnerom, obavezno temeljito vodite intimnu higijenu i koristite aseptične preparate.
- Započnite seksualnu aktivnost ne ranije od 18 godina. Do tog vremena kod djevojčica dolazi do formiranja zaštitnog sloja vagine, a svaka infekcija tokom snošaja brzo ulazi u tijelo.
- Vodite potpuno zdrav način života.
- Liječite akutne i pogoršane kronične bolesti.
Metode prevencije uključuju periodične posjete ginekologu od strane žena i urologa od strane muškaraca. Sprovođenje anketa će vam omogućiti da na vrijeme uhvatite promjene koje se razvijaju pod utjecajem HPV-a.
Može li papiloma virus uzrokovati rak i ko treba da se vakciniše, ovaj video će reći: